
Alzheimer, Parkinson, Depression & Co: Die geheimnisvolle Darm-Gehirn-Achse als Schlüssel?
Was der Volksmund schon lange weiß, findet zunehmend wissenschaftliche Bestätigung: Darm und Psyche stehen in enger Verbindung zueinander und beeinflussen sich wechselseitig. Die Zusammenschau der Forschungsarbeiten von MikrobiologInnen, NeurogastroenterologInnen und PsychologInnen zeigt sogar, dass unsere Gemütslage noch viel stärker vom Darm beeinflusst wird, als bisher angenommen. Aber noch mehr: Egal ob es die verliebten „Schmetterlinge im Bauch“, das „Bauchweh“ vor einem unangenehmen Termin oder eine „Entscheidung aus dem Bauch heraus“ ist – das Vorhandensein einer „Darm-Hirn-Achse“ ist die biologische Erklärung für unser „Bauchgefühl“ und wirft ein neues Licht auf den Einfluss des Darmes bei neurologischen Erkrankungen wie Demenz, Alzheimer und Parkinson, und psychischen Erkrankungen wie Depression, Angststörungen und Schizophrenie.

Die Psychologin Mag.a Marion Kronberger (re.), Vizepräsidentin des Berufsverbandes Österreichischer PsychologInnen (BÖP) wird im Rahmen eines Vortrages am 2. Wiener Verdauungstag am 5. April im Wiener Rathaus über die faszinierenden Zusammenhänge zwischen Darm und Psyche informieren (Eintritt frei).
Wechselspiel mit vielen Akteuren
Hunger-Grant, wenn das Mittagessen nicht rechtzeitig am Tisch steht, die stimmungsaufhellende Wirkung von Schokolade bei (Liebes-)Kummer oder Bauchgrimmen und Durchfälle vor angstbesetzten Situationen haben eines gemeinsam: Sie sind Ausdruck des Zusammenspiels von Kopfhirn und „Darmhirn“. Die Wissenschaft konnte, vereinfacht dargestellt, folgende „Akteure“ bei diesem Wechselspiel ausmachen:
* Der Darm. Er besitzt ein eigenes, großes und hoch komplexes „enterisches“ Nervensystem sowie zahlreiche Zellen, die Signalmoleküle (Botenstoffe) produzieren und aussenden.
* Das Mikrobiom: Eine riesige Anzahl von Bakterien und anderen Mikroorganismen (rund 2 kg!) besiedelt unseren Darm und hilft nicht nur dabei, die Nahrung zu verdauen. Die „nützlichen Helfer“ unterstützen auch unser Immunsystem und sind ein wichtiger Bestandteil der „Darmbarriere“ die dafür sorgt, dass Schadstoffe und Krankheitserreger aus der Nahrung nicht in andere Teile unseres Körpers gelangen. Und last but not least:
* Der Vagus-Nerv. Er verbindet das Gehirn mit dem Darm, reguliert Ruhe und Entspannung und ist auch für die Verdauung zuständig.
Bauch und Kopf arbeiten eng zusammen
Kronberger: „Bauch und Kopf arbeiten bei fast allen wichtigen Vorgängen unentwegt Hand in Hand. Zwei Beispiele zur Verdeutlichung: Ist unser Magen gefüllt, ‚meldet‘ er dies ans Gehirn und dieses signalisiert: Wir sind satt. Befinden wir uns in einer stress- oder angstbeladenen Situation, reagiert unser Verdauungstrakt mit Durchfällen und Bauchschmerzen. Gehirn und Darm kommunizieren also laufend miteinander – über das autonome und das enterische Nervensystem, das neuroendokrine System, das Hormone und Sekrete bildet, und das Immunsystem.“
Psychobiom – das „Darm-Gehirn“
Besonders spannend und im Hinblick auf den Zusammenhang mit neurologischen und psychischen Erkrankungen wichtig ist, dass der Darm auch an der Produktion von Neurotransmittern, also Botenstoffen, wie Hormonen beteiligt ist. Dazu zählt das „Glückshormon“ Serotonin, das unsere Stimmung beeinflusst. Die Serotonin-Bausteine, sogenannte Tryptophane, werden von den Mikroorganismen im Darm gebildet, daher spricht man inzwischen auch vom „Psychobiom“ oder „Darm-Gehirn“.
Kronberger: „Bauch und Hirn arbeiten mit demselben für unser Befinden wichtigen Botenstoff Serotonin. Im Bauch beeinflusst Serotonin unter anderem den Rhythmus der Darmtätigkeit, die Peristaltik, und spielt auch bei der Schmerzweiterleitung vom Magen-Darm-Trakt zum Gehirn eine wichtige Rolle. Im Gehirn sorgt Serotonin für ein Gefühl der Gelassenheit, inneren Ruhe und Zufriedenheit, daher auch der Begriff Glückshormon. Ein Mangel an Serotonin im Gehirn bzw. seiner Vorstufe Tryptophan führt zu Stimmungstiefs bis hin zur Depression.“
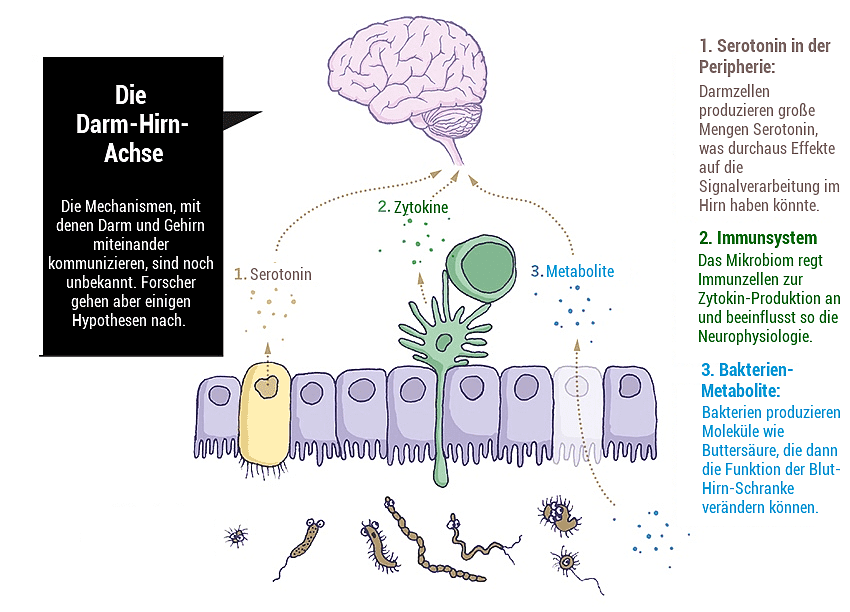
Grafik: Spektrum der wissenschaft 11/2015
Tatsächlich zeigten Untersuchungen, dass bei Menschen, die an Depression, Alzheimer und Parkinson leiden, die Spiegel bestimmter Hormone sowohl im Gehirn als auch im Darm ähnliche Veränderungen zeigen. Manche Wissenschaftler* wie der britische Mikrobiologe Graham Rook sehen in einer gestörten Darmflora einen wesentlichen Risikofaktor für das Entstehen einer Depression.
Von Menschen und Mäusen
Kronberger: „Untersuchungen an Mäusen[1] zeigten, dass durch eine Veränderung des Darmmikrobioms auch die Neurobiochemie und in Folge das Verhalten der Persönlichkeit verändert werden kann.“ Wurde z.B. das Darmmikrobiom eines mutigen Mäusestamms auf eher scheue und passive Artgenossen übertragen, wurden diese Tiere neugieriger und aktiver – und umgekehrt. Parallel dazu veränderte sich auch die Konzentration bestimmter Neurotransmitter wie Serotonin, Noradrenalin und Dopamin im Gehirn. Ein Ungleichgewicht oder Mangel an diesen Hormonen kann wiederum zu psychischen Erkrankungen wie Depressionen führen. Inwieweit sich diese Zusammenhänge auch auf das Entstehen oder die Verstärkung von Erkrankungen wie Demenz, Alzheimer Schizophrenie oder Morbus Parkinson auswirken können, ist derzeit Gegenstand der Forschung.
Die Darm-Hirn-Achse bei chronisch entzündlichen Darmerkrankungen
Ein Zusammenhang zwischen Darmmikrobiom und Psyche lässt sich auch bei chronisch-entzündlichen Darmerkrankungen (CED) beobachten: Morbus Crohn- oder Colitis ulcerosa-Patienten leiden häufig unter psychischen Begleiterkrankungen wie Depressionen oder Angststörungen, die durch den Leidensdruck der Grunderkrankung nur ungenügend zu erklären sind. Kronberger: „Auch hier scheint das Darmmikrobiom eine Rolle zu spielen. Überträgt man nämlich das Darmmikrobiom von Patienten mit CED auf Mäuse, entwickeln sie nicht nur eine Reihe der CED-Symptome, sondern auch ein ängstliches Verhalten.“
„Paradebeispiel“ Reizdarm
Am Beispiel des sogenannten Reizdarmsyndroms zeige sich das Zusammenspiel von Hirn und Bauch besonders deutlich, so die auf Psychosomatik spezialisierte Psychologin: „Bei diesen Patienten macht der Darm regelmäßig Beschwerden, ohne dass eine organische Ursache vorliegt. Sie klagen über überschießende Reaktionen des Darmes wie Durchfälle oder Verstopfung, Krämpfe und Bauchschmerzen. Unter den Reizdarm-Patienten findet man eine große Anzahl von Personen, die unter Angststörungen und Depressionen leiden. Aber auch ein sehr hoher Stress-Level und traumatisierende Faktoren sind bei ihnen häufig zu beobachten.“ Doch was ist die Henne, was das Ei? Das ist hier nicht eindeutig zu benennen. Kronberger: „Die Beschwerden selbst können Ängste auslösen und Angst wiederum verstärkt die darmbezogene Aufmerksamkeit und damit die Wahrnehmung von unangenehmen Symptomen. Ein Teufelskreislauf kommt in Gang.“
Daher bestehe eine der zentralen Aufgaben bei der Betreuung von Reizdarm-Patienten darin, die Emotionen und gedanklichen Vorgänge zu „beruhigen“. Denn dies wirke sich wiederum direkt auf das gastrointestinale System und letztlich auf den ganzen Körper aus. „Psychologische Unterstützung und zum Beispiel eine sogenannte Bauchhypnose sind die wichtigsten Therapieformen beim Reizdarm. Diese Form der Hypnose ist sehr gut untersucht und bringt eine große Effizienz bei der Verbesserung der quälenden Symptome, die auch über einen langen Zeitraum anhält.“
[1] Beispielsweise die Arbeitsgruppe um Nobuyuki Sodo; Journal of Physiology«, DOI: 10.1113/jphysiol.2004.063388; oder Sven Pettersson vom Karolinska-Institut in Stockholm; oder Premysl Bercik von der MaMaster-Universität in Hamilton, Ontario: DOI: 10.1053/j.gastro.2011.04.052
Weitere Infos: www.verdauungstag.at