Quelle: www.lazarus.at/category/home/news/page/3/?print=p
Zwischen Fakten und Fiktion: Podcast, Erklär-Video und Blog zur „Gesundheitskompetemz“
![]() Seit September 2022 müssen in der Pflege tarifgerechte Löhne gezahlt werden. Damit sollte die Attraktivität des Pflegeberufs gesteigert werden. Ist das gelungen?
Seit September 2022 müssen in der Pflege tarifgerechte Löhne gezahlt werden. Damit sollte die Attraktivität des Pflegeberufs gesteigert werden. Ist das gelungen?
Mit dem Gesetz zur Weiterentwicklung der Gesundheitsversorgung (GVWG) sind Pflegeeinrichtungen und -dienste bundesweit verpflichtet, ihre Pflege- und Betreuungskräfte mindestens in Höhe von in der jeweiligen Region geltenden Tarifverträgen bzw. kirchlichen Arbeitsrechtsregelungen zu entlohnen. Das Institut Arbeit und Technik (IAT/Westfälische Hochschule Gelsenkirchen) nahm diese Bestimmungen unter die Lupe.
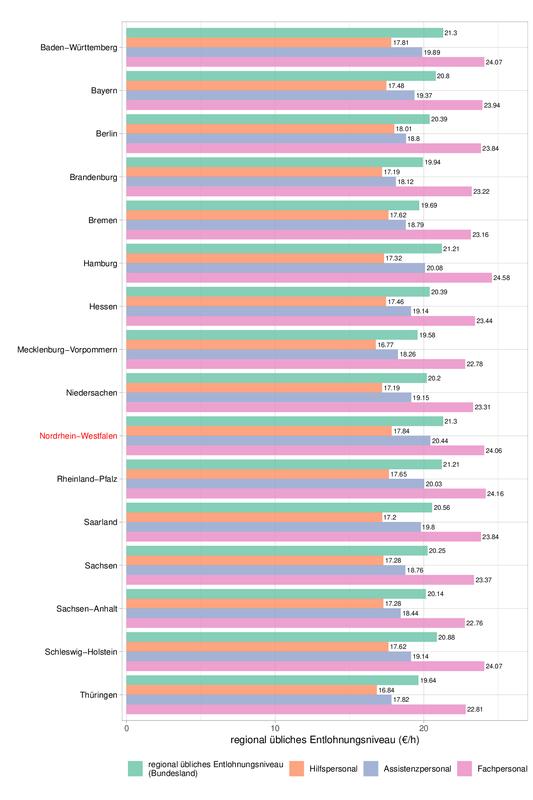
Regional übliche Entlohnungsniveaus nach Bundesland (Stand 31.10.2023).
Quelle: AOK-Bundesverband (2023), Grafik: IAT
Wie die IAT-Forscherinnen Julia Lenzen und Michaela Evans-Borchers feststellen, lässt sich zwar das Ziel einer Lohnaufwertung für Beschäftigte in Pflege und Betreuung in der Langzeitpflege in der Fläche durchaus erreichen. „Im Vergleich mit dem durchschnittlichen Stundenlohn von Vollzeitbeschäftigten in Deutschland ist die Langzeitpflege in der Entlohnung von Fachpersonal mittlerweile gut aufgestellt. Es werden aber auch Grenzen der gesetzlichen Neuregelungen, gerade angesichts der hohen Teilzeitquoten, mit Blick auf die avisierte Zielsetzung – die Steigerung der Attraktivität des Pflegeberufs – erkennbar. Notwendig ist, die Chancen kollektivvertraglicher Gestaltung von präferierten Arbeitsbedingungen (z. B. Arbeitszeit) auch jenseits der Entlohnung stärker zu fokussieren“, raten die Autorinnen.
Grundsätzlich haben Pflegeeinrichtungen und -dienste drei Optionen: Erstens über den Weg der Tarifbindung oder die Bindung an eine kirchliche Arbeitsrechtsregelung, zweitens über die „Tariforientierung“ sowie drittens über die Anwendung des „regional üblichen Entlohnungsniveaus“.
Diese beiden letzten Regelungen entfalten allerdings nicht in jedem Fall eine unmittelbare und zwingende Wirkung für alle Beschäftigten, da einzelne Lohnbestandtele nicht erfasst sind. Auch die Lohnunterschiede zwischen Krankenhäusern und Langzeitpflege zu nivellieren, ist allein angesichts der unterschiedlichen Refinanzierungsgrundlagen derzeit fraglich. Weiterhin gibt es keine gesetzliche Regelung, die hohe Lohndifferenzen zwischen den Beschäftigten einer Einrichtung und innerhalb einer Qualifikationsgruppe ausschließt.
Ungleiche Entlohnung weiterhin möglich – mangelnde Transparenz
Dieser Umstand erweist sich bei Anwendung des regional üblichen Entlohnungsniveaus als besonders kritisch, da eine ungleiche Bezahlung weiterhin möglich ist und die betroffenen Personen nicht in der Lage sind, die ihnen zustehenden Löhne zu prüfen, da eine Transparenz hinsichtlich des einrichtungsspezifischen Durchschnittslohns für die Beschäftigten nicht zwangsläufig gegeben ist. Der Pflegemindestlohn bleibt auch nach Einführung der gesetzlichen Regelungen ein zentraler Eckwert der Lohnentwicklung in der Pflege, da das „regional übliche Entlohnungsniveau“ keine echte Lohnuntergrenze definiert. Länderspezifische Differenzen hinsichtlich der Tarifbindung und des Optionsmixes zur Erfüllung der Zulassungsvoraussetzungen könnten bestehende regionale Disparitäten hinsichtlich der Attraktivität der Entlohnungs- und Arbeitsbedingungen im Pflegeberuf verstetigen.
Fazit der Autorinnen: Der Attraktionsfaktor der Entlohnung darf nicht unabhängig von weiteren Faktoren wie einer wertschätzenden Führungs- und Teamkultur sowie hoher Qualität der Pflegearbeit betrachtet werden. Hierzu zählen auch weitere Dimensionen von Arbeitsbedingungen, wie sie gegenwärtig u. a. mit Blick auf Personalausstattung, Personal- und Qualifikationsmix, Arbeitszeitgestaltung, Entlastungs- und Professionalisierungschancen durch Digitalisierung und erweiterte Verantwortungsbereiche, berufliche Weiterbildung, betriebliche Laufbahnperspektiven oder die Vereinbarkeit von Beruf und Familie diskutiert werden.
Originalpublikation:
Lenzen, J. & Evans-Borchers, M. (2024): Tarifgerechte Entlohnung in der Pflege im Spiegel der Attraktivität des Pflegeberufs. Forschung Aktuell, 2024 (04). Gelsenkirchen: Institut Arbeit und Technik, Westfälische Hochschule Gelsenkirchen Bocholt Recklinghausen. https://doi.org/10.53190/fa/202404

Man könnte meinen, dass wir dank Internet und Smartphones besser informiert sind als je zuvor. Doch die Unmengen an Wissen haben ihre Tücken. Wie können wir zwischen nützlichen Gesundheitsinfos und Falschmeldungen unterscheiden? Und wie gehen wir damit im medizinischen Alltag um?