Zwar stehen Prophylaxe und Pflege nicht im Zentrum der umfangreichen, 2023 aktualisierten S2k-Leitlinie „Diagnostik und Therapie der Venenthrombose und Lungenembolie“ – dennoch bietet sie wissenswerte Empfehlungen und Hilfestellung für Pflegefachpersonen. Denn Thrombosen können sehr schmerzhaft sein und mit gefährlichen Komplikationen einher gehen.
Gefäßverschlüsse durch Blutgerinnsel sind sehr gefährlich, vor allem in den tiefen Bein- und Beckenvenen. Verschliesst ein Thrombus eine tiefliegende Vene, stoppt der Blutfluss und es kommt zu Schwellungen. Die Gefahr: Löst sich ein Teil des Gerinnsels, kann es über das Herz in die Lunge verschleppt werden und dort lebenswichtige Gefäße blockieren – es kommt zur lebensbedrohlichen Lungenembolie. Diese ist umso gefährlicher, je größer das verschleppte Gerinnsel ist. In Deutschland sterben laut Schätzungen der Deutschen Gesellschaft für Angiologie (DGA) jährlich etwa 40.000 bis 100.000 Menschen an einer Lungenembolie. Damit ist sie nach dem Herzinfarkt und Schlaganfall die dritthäufigste zum Tod führende Herz-Kreislauf-Erkrankung.
„Lautlose Gefahr“ – Symptome oft nicht eindeutig
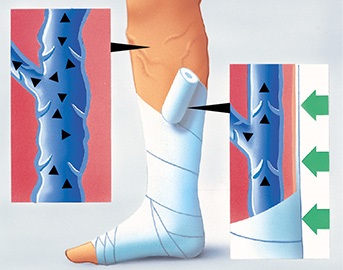
In einer krankhaft erweiterten Vene können die Venenklappen ihre Ventilfunktion nicht mehr erfüllen (links). Das Blut sackt zurück, was zu Stauungen und schließlich zur Versumpfung des Gewebes führt. Durch den Kompressionsverband werden die Venen eingeengt, die Venenklappen schließen wieder, der Rücktransport des venösen Blutes zum Herzen wird normalisiert.
(Grafik: Paul Hartmann AG)
Eine Thrombose wird auch als „lautlose Gefahr“ bezeichnet, weil die Symptome oft unbestimmt sind oder sogar fehlen, gerade bei bettlägerigen Patientinnen und Patienten. Ist anhand der Sonografie eine Therapieentscheidung nicht sicher zu treffen, soll die Untersuchung innerhalb von vier bis sieben Tagen wiederholt werden oder eine alternative Bildgebung zur Entscheidungsfindung herangezogen werden, zum Beispiel eine Magnetresonanz- oder indirekte CT-Venografie, empfiehlt die Leitlinie.
Eine tiefe Venenthrombose wird in der Regel mit gerinnungshemmenden Medikamenten (Antikoagulanzien) – vorzugsweise oral – behandelt. Diese erlauben es, die Thrombose über körpereigene Mechanismen aufzulösen, verhindern das Weiterwachsen des Blutgerinnsels und bannen damit die Gefahr der Lungenembolie.
Kompressionstherapie
Liegt eine venöse Stauungssymptomatik vor, soll bei tiefer Beinvenenthrombose laut Leitlinie frühzeitig – das heißt innerhalb von 24 Stunden – eine Kompressionstherapie begonnen werden. Bei einer Unterschenkelschwellung soll dabei eine Kompressionstherapie mit einem Wadenstrumpf (A–D) der Kompressionsklasse 2 erfolgen. Liegt zusätzlich eine Oberschenkelschwellung vor, sollen Schenkelstrümpfe (A–G) verordnet werden.
Die Kompressionstherapie ist ausschließlich für die Extremität indiziert, die von der Thrombose betroffen ist. Bei starker Beinschwellung kann es in der Akutphase von Vorteil sein, die Kompressionstherapie zunächst mit einem Kompressionsverband zu beginnen und erst einen Kompressionsstrumpf anzupassen, wenn die Schwellung zurückgegangen ist. Ansonsten würde bei raschem Abschwellen der auf den initialen Beinumfang angepasste Strumpf zu locker sitzen und den erforderlichen Anpressdruck unterschreiten. Alternativ kann im Einzelfall auch ein medizinisches adaptives Kompressionssystem (MAK) in Betracht kommen. Dieses erzeugt in der Entstauungsphase – ähnlich wie Kurzzugbinden – einen hohen Arbeits- und niedrigen Ruhedruck.
Ob eine Kompressionstherapie bei tiefer Beinvenenthrombose nach drei bis sechs Monaten fortgesetzt wird, soll laut Leitlinie anhand der Beschwerden sowie einer klinischen Untersuchung entschieden werden.
Begriff „Pflege“ auf 175 Seiten der Leitlinie nicht erwähnt
Insgesamt ist die Leitlinie sehr medizinisch orientiert. Abgesehen von der Kompressionstherapie finden sich kaum pflegerische Bezüge – der Begriff Pflege ist in dem etwa 175-seitigen Dokument kein einziges Mal zu finden. Dennoch ist das Thema auch für Pflegefachpersonen relevant. Denn sie sind diejenigen, die Symptome einer venösen Thrombose oder Lungenembolie oft als Erste erkennen und eine medizinische Therapie in die Wege leiten können. Zudem können sie zum Thema Bewegung und Gefäßgesundheit beraten und Hinweise zur Medikation und Kompressionstherapie geben. Damit spielen Pflegende bei der Rezidivprophylaxe eine wichtige Rolle.
Hinweise zur Kompressionstherapie
|
___________________
Quellen:
Deutsche Gesellschaft für Angiologie. Thrombose – Ein Verschluss mit Lebensgefahr. Im Internet: www.dga-gefaessmedizin.de/Insgesamt ist die patienten/venen erkrankungen/thrombose.html; Zugriff: 05.04.2023
Linnemann B, Blank W, Doenst T et al. Diagnostik und S2k-Leitlinie Therapie der tiefen Venenthrombose und Lungenembolie. Stand: 11. Januar 2023. Im Internet: register.awmf.org/de/leitlinien/detail/065-002; Zugriff: 05.04.2023
Deutsche Gesellschaft für Angiologie. Diagnose – Nehmen Sie die Anzeichen einer Thrombose ernst. Im Internet: www.dga-gefaessmedizin.de/de/patienten/venenerkrankungen/thrombose/diagnose.html; Zugriff: 05.04.2023
Deutsche Gesellschaft für Angiologie. Folgeschaden: Das postthrombotische Syndrom. www.dga-gefaessmedizin.de/de/patienten/venenerkrankungen/thrombose/folgeschaeden.html; Zugriff: 05.04.2023




